Результаты исследования DiRECT: патофизиологический подход — основа достижения ремиссии сахарного диабета 2-го типа
Ремедиум Приволжье, № 6 (174) 2019
По данным Международной диабетической федерации (IDF), в настоящее время в мире более 425 миллионов человек живут с сахарным диабетом (СД). Ожидается, что к 2045 году их число вырастет на 48%. В Российской Федерации (РФ), как и во всех странах мира, отмечается значимый рост распространенности СД.
![]()
Большинство пациентов с СД 2-го типа имеют избыточную массу тела/ожирение. Результаты выборочных исследований, проведенных в России, свидетельствуют, что в настоящее время не менее 40% трудоспособного населения (в возрасте от 19 до 60 лет) нашей страны имеют избыточную массу тела и не менее 25% — ожирение.
Доказано, что ожирение и СД 2-го типа тесно связаны патогенетически. Именно ожирение в большинстве случаев является ключевым пусковым механизмом, а в дальнейшем катализатором каскада метаболических процессов, приводящих к предиабету и СД 2-го типа. Поэтому патогенетическая терапия предиабета и СД 2-го типа у пациентов с избыточной массой тела/ожирением невозможна без снижения и поддержания нормальной массы тела, что является самой эффективной патогенетической опцией влияния на развитие предиабета и СД 2-го типа.
Впервые термин «ремиссия СД 2-го типа» был описан в 2009 г. в консенсусе Американской ассоциации диабета (ADA). Ремиссия СД 2-го типа определялась как состояние сохранения нормогликемии при полной отмене сахароснижающей терапии (таблетированной или инъекционной), а длительная ремиссия (более пяти лет) приравнивалась к излечению.
В рекомендациях Международной диабетической федерации (от 2011 г.) более осторожно относятся к понятиям «ремиссия СД» и «излечение СД», предпочитая использовать критерии нормализации метаболического профиля в целом, включая липидный обмен и артериальное давление (АД).
В Алгоритмах специализированной медицинской помощи больным сахарным диабетом (под редакцией И. И. Дедова, М. В. Шестаковой, А. Ю. Майорова, 9-й вып. 2019) в разделе бариатрической терапии СД 2-го типа дано определение и приведены критерии ремиссии, которые определяются как достижение определенного уровня гликированного гемоглобина (HbA1c) и уровня глюкозы крови (УГК) на протяжении определенного времени в отсутствии сахароснижающей фармакотерапии.
Определение ремиссии СД 2-го типа
Частичная:
- поддержание уровня HbA1c < 6,5%;
- поддержание уровня глюкозы плазмы натощак 6,1−6,9 ммоль/л на протяжении, по крайней мере, одного года после бариоперации в отсутствие фармакотерапии.
Полная:
- поддержание уровня HbA1c < 6%;
- поддержание уровня глюкозы плазмы натощак < 6,1 ммоль/л на протяжении, по крайней мере, одного года после операции в отсутствие фармакотерапии.
Длительная:
- наличие полной ремиссии на протяжении пяти лет наблюдения.
В настоящее время результаты многочисленных исследований доказали, что достижение ремиссии у пациентов с СД 2-го типа, имеющих избыточную массу тела/ожирение, возможно, причем основным условием является снижение и нормализация их веса с последующим его удержанием.
Для достижения этой цели рекомендованы:
- немедикаментозная терапия (изменение образа жизни посредством коррекции питания и расширения объема и продолжительности физических нагрузок);
- при наличии показаний и отсутствии противопоказаний — медикаментозная терапия (в настоящее время на территории РФ зарегистрированы следующие препараты для лечения ожирения: сибутрамин, орлистат и лираглутид);
- хирургическое лечение (пациентам с морбидным ожирением при неэффективности ранее проводимых консервативных мероприятий).
Однако, несмотря на то что в настоящее время накоплена значительная доказательная база относительно как методов, так и самого факта возможности достижения полной ремиссии СД 2-го типа консервативными методами, эта информация до сих пор не получила широкого практического применения, что, возможно, в какой-то мере связано с рядом трудностей как со стороны пациентов и врачей, так и регуляторных органов — отсутствие системы, позволяющей внедрять значимые достижения немедикаментозной терапии в реальную клиническую практику.
К сложностям контроля массы тела (МТ) у пациентов СД 2-го следует отнести зачастую имеющееся нежелание изменять свой привычный образ жизни (гиперкалорийное несбалансированное питание, низкая физическая активность, вредные привычки), следовать рекомендациям врача на протяжении долгосрочного периода, что нередко приводит к тому, что набор веса может быть лишь замедлен, но не устранен, а также использование препаратов для лечения СД 2-го типа, приводящих к увеличению МТ (инсулина, производных сульфонилмочевины).
Наличие вышеперечисленных барьеров контроля веса при СД 2-го типа усугубляется и отсутствием у пациентов мотивации и поддержки, в том числе со стороны лечащих врачей. Врачи, несмотря на положительные результаты исследований, зачастую скептически относятся к возможности внедрения даже рекомендованных процедур в реальную клиническую практику, а также пессимистически настроены в отношении способностей пациентов к снижению веса.
Одновременно с этим врачи не располагают необходимыми инструментами для коррекции МТ на протяжении длительного времени. Клинически значимое снижение МТ у пациентов с избыточной массой тела/ожирением и длительное ее поддержание являются одними из важнейших и вместе с тем трудно достижимыми задачами практической медицины, особенно при наличии у пациентов предиабета/СД 2-го типа.
При наличии СД 2-го типа клинически значимым считается снижение массы тела на 5% и более. В исследовании Look AHEAD (Action for Health in Diabetes), результаты которого были опубликованы в 2012 году, было продемонстрировано, что изменение образа жизни у пациентов с СД 2-го типа и ожирением (индекс массы тела (ИМТ) > 30 кг/м2), сопровождавшееся выраженным снижением МТ (на 8,6%), было сопряжено с достаточно высокой частотой ремиссии СД 2-го типа (11,5%).
Постепенный набор за последующие три года МТ пациентами (на 3,9% относительно результата первого года) уменьшил количество достигших ремиссии до 7,3%. Это свидетельствует как о возможности достижения ремиссии СД 2-го типа при снижении МТ у пациентов с избыточной массой тела/ожирением, так и том, что повторный набор МТ у таких пациентов приводит к возвращению симптомов СД 2-го типа.
Выявлены следующие прогностические факторы достижения ремиссии СД 2-го типа:
- клинически значимая потеря МТ в первый год;
- короткая известная длительность СД 2-го типа;
- отсутствие инсулинотерапии в анамнезе;
- низкий исходный уровень HbA1c.
В ряде других исследований было продемонстрировано, что снижение МТ пациентов в большей степени посредством коррекции питания, чем расширения объема и продолжительности физических нагрузок, также приводит к ремиссии СД 2-го типа. Особенностью протоколов было назначение пациентам сверхгипокалорийной диеты (СГКД) (суточный рацион 600−700 ккал), но на очень непродолжительное время — от 1 до 8 недель, после чего суточный рацион пациентов в той или иной мере увеличивался, но оставался гипокалорийным.
В исследовании S. Steven, R. Taylor и соавт. пациентам с СД 2-го типа и ИМТ > 27−45 кг/м2 была назначена СГКД, а именно: в течение восьми недель суточный рацион пациентов составлял 624−700 ккал, после чего их суточный рацион постепенно увеличивался до физиологического уровня и оставался таким на протяжении последующих шести месяцев, при этом от пациентов не требовалось увеличить уровень их привычной физической активности.
В среднем за восемь недель СГКД пациенты снизили вес на 14 кг, было отмечено, что в течение последующих шести месяцев, несмотря на возвращение к привычной диете, МТ пациентов оставалась сниженной, при этом ремиссии СД (уровень HbA1c снизился с 7,1 до 5,8%) удалось достигнуть у 40% пациентов — участников исследования.
Результаты исследования DiRECT
Та же группа исследователей из Великобритании, в последующем систематизировав полученные ранее данные, поставила перед собой цель — изучить, позволяет ли снижение массы тела у пациентов с избыточной массой тела/ожирением с СД 2-го типа достигать не только частичной, но и полной ремиссии СД.
Столь амбициозный план был воплощен в исследовании DiRECT (Diabetes Remission Clinical Trial). В настоящее время исследование продолжается, его двухлетние результаты были опубликованы в Lancet Diabetes Endocrinology (2019, № 7, С. 344−355).
DiRECT — открытое, кластернорандомизированное, контролируемое исследование, которое стартовало на уровне 49 учреждений первичной медицинской помощи в Великобритании. Согласно выбранным критериям, в исследование включали пациентов в возрасте 20−65 лет, имевших документально подтвержденный стаж СД 2-го типа менее шести лет, с ИМТ 27−45 кг/м2, HbA1c ниже 12% и не получавших инсулин.
Пациенты (306 человек) были разделены на две группы — группу вмешательства и группу контроля. Вмешательство включало отмену сахароснижающих и антигипертензивных препаратов на период полной замены питания (специальная диета с калорийностью 825−853 ккал в сутки (59% углеводы, 13% жиры, 26% белки, 2% пищевые волокна) в течение 12−20 недель — фаза полной замены питания (ПЗП)), поэтапное увеличение калорийности питания в течение 2−8 недель (фаза возобновления питания (ВП)) с последующим соблюдением пациентом физиологической диеты (фаза поддержания массы тела (ПМТ)).
Целью, которую ставили исследователи, было снижение пациентами массы тела на 15 кг и достижение ремиссии СД 2-го типа, которая определялась как HbA1c ниже 6,5% после отмены сахароснижающих препаратов (на исходном визите) и далее после минимум двухмесячного отказа от всех противодиабетических препаратов, в период от исходного уровня до одного года, а затем до двух лет наблюдения.
Оценка достигнутых результатов проводилась спустя один и два года от начала исследования. Участники контрольной группы продолжали получать стандартную терапию без изменений в диете, медикаментозном лечении, уровня физической активности. После начального этапа, предполагающего отмену сахароснижающей и гипотензивной терапии (фаза ПЗП), пациентам, чей HbA1c был менее 6,5%, сахароснижающие препараты более не назначали, аналогичные принципы использовали и в отношении антигипертензивной терапии, которую отменяли во избежание развития ортостатической гипотензии, поскольку артериальное давление, как правило, снижается в период соблюдения пациентами низкокалорийной диеты.
В ходе исследования пациенты имели возможность ежемесячно консультироваться с диетологом, вели дневники питания. В случае прибавки в весе (повторно более 2 кг) их рацион питания пересматривался в сторону снижения калорий сроком на 2−4 недели, а в случае, если повторная прибавка в весе превышала 4 кг, их рацион снижался до исходных в этом исследовании 825−853 ккал в сутки сроком на четыре недели, с последующим этапным увеличением суточной калорийности рациона и возможной медикаментозной терапией орлистатом.
Спустя один год от начала исследования снижение массы тела минимум на 15 кг было достигнуто у 36 (24%) участников в группе вмешательства и ни у одного участника в контрольной группе (p < 0,0001) (рис. 1). Ремиссия сахарного диабета была достигнута почти у половины пациентов в группе вмешательства — 68 (46%), и 6 (4%) участников в контрольной группе.
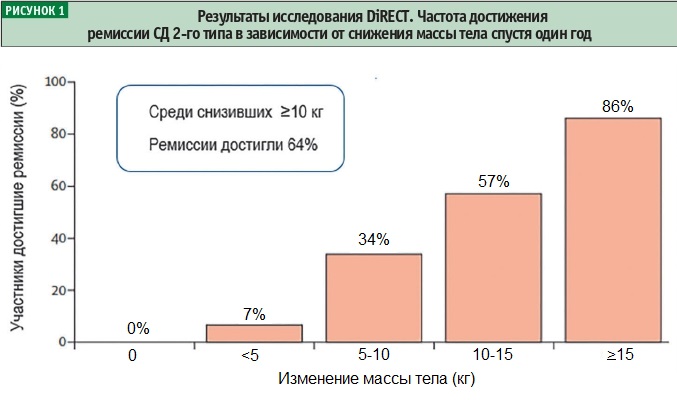
Во всей исследуемой выборке частота ремиссии зависела от степени снижения массы тела причем она не была достигнута ни у одного из 76 участников с приростом массы тела, была зарегистрирована у 6 (7%) из 165 участников со стабильным снижением массы тела на 0−5 кг, 19 (34%) из 56 участников со снижением массы тела на 5−10 кг, 16 (57%) из 28 участников со снижением массы тела на 10−15 кг и у 31 (86%) из 36 участников со снижением массы тела на 15 кг и больше.
Среди пациентов, снизивших вес на 10 кг и более, ремиссии СД 2-го типа достигли 64% участников. Спустя два года от начала исследования снижение массы тела на 15 кг или более в сравнении с исходным значением отмечалось у 17 (11%) из 149 участников в группе вмешательства и у 3 (2%) из 149 участников в группе контроля (p = 0,0023) (рис. 2).
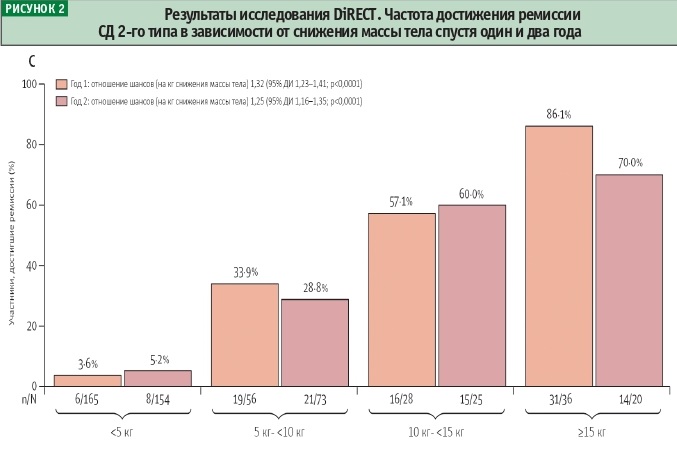
В группе вмешательства 36 (24%) из 149 участников спустя два года сохранили снижение массы тела по меньшей мере на 10 кг, при этом ремиссия СД 2-го типа отмечалась у 36% участников в группе вмешательства и у 3% в группе контроля (p < 0,0001). Среди пациентов, снизивших вес на менее чем 5 кг, ремиссии достигли лишь 5%, от 5 до 10 кг — 29%, от 10 до 15 кг — 64% и более чем 15 кг — 70%.
Результаты двух лет исследования DiRECT демонстрируют, что статус ремиссии СД 2-го типа на каждом его этапе был тесно связан со степенью снижения МТ пациентов-участников. Выявлено, что в случае повторного набора МТ шансы сохранения достигнутой ремиссии уменьшаются. Только четырем пациентам с небольшой прибавкой в весе (0,4−1,3 кг) удалось сохранить достигнутую ремиссию спустя один и два года наблюдения.
В группе вмешательства около половины пациентов за все время исследования периодически демонстрировали прибавку в весе, 49 (34%) из них была однократно повторно назначена гипокалорийная диета, 15 (10%) — дважды и 8 (6%) — три и более раз. В группе вмешательства ни один из участников не получал орлистат в первый год исследования, однако он был назначен трем из них во второй год, поскольку немедикаментозные методы оказались неэффективны.
Стоит отметить, что в группе вмешательства исходно из 149 пациентов 111 (74%) получали сахароснижающую терапию, из них 65 — один препарат, и 46 — два и более препарата. После отмены терапии (фаза ПЗП) она назначалась вновь лишь тем пациентам, чей HbA1c был более 6,5%.
Таким образом, спустя год сахароснижающую терапию получали лишь 39 пациентов из 148 (26%), спустя два года — 51 из 129 (40%) (р < 0,0001). Возврат к приему сахароснижающих препаратов коррелировал с увеличением массы тела пациентов. При этом, несмотря на отмену сахаростижающей терапии, у значительного числа пациентов в группе вмешательства отмечалось снижение среднего HbA1c от исходного уровня 7,7 до 7,1% спустя два года (р = 0,0063).
В группе контроля количество пациентов, получавших сахароснижающую терапию, неизменно увеличивалось, никакой динамики среднего HbA1c отмечено не было. На фоне снижения МТ пациентов в группе вмешательства было отмечено снижение уровня систолического артериального давления (САД) в среднем на -4,3 мм рт. ст. и лишь на -1,4 мм рт. ст. в группе контроля (скорректированная средняя разность -3,43 мм рт. ст., 95% ДИ от -6,70 до -0,16; p = 0,040) спустя два года от начала исследования.
При этом в группе вмешательства антигипертензивные препараты к этому времени получали 47% участников, а в контрольной группе 60% (p = 0,0058). Концентрация триглицеридов в сыворотке крови спустя два года от начала исследования снизилась ниже исходных значений в среднем на 0,4 ммоль/л в группе вмешательства и на 0,2 ммоль/л в контрольной группе (скорректированная средняя разность для логарифмически преобразованных значений -0,14, 95% ДИ от -0,23 до -0,04; p = 0,0055).
Общее количество серьезных нежелательных явлений (СНЯ), зарегистрированных в течение двух лет в исследовании DiRECT, составило 15 (у 11 участников) в группе вмешательства и 25 (у 19 участников) в контрольной группе. Хотя значимых различий в первый год от начала исследования не отмечалось, в течение второго года исследования DiRECT у шести участников в группе вмешательства развилось в целом 10 СНЯ и у 16 участников в контрольной группе развилось в целом 22 СНЯ (биномиальный критерий на основании количества явлений: p = 0,029; точный критерий Фишера на основании количества участников, у которых развились явления: p = 0,026).
Ни одно из этих явлений не привело к прекращению участия в исследовании. СНЯ включали несколько сосудистых событий в группе контроля (два инсульта, одна ампутация пальцев стоп, один разрыв аневризмы аорты и одна внезапная смерть) в сравнении с одним нелетальным инфарктом миокарда в группе вмешательства у участника, который не явился на контрольные визиты спустя один и два года исследования.
Два других СНЯ в группе вмешательства, оба у одного участника на протяжении первого года исследования (холелитиаз и боль в животе), считались потенциально связанными с вмешательством. Один случай внезапной смерти в группе контроля являлся единственным смертельным исходом, возникшим на протяжении всего исследования.
Результаты двухлетнего исследования DiRECT демонстрируют возможность не только достижения, но и сохранения длительной ремиссии СД 2-го типа у пациентов с избыточной массой тела/ожирением, при условии значительного снижения МТ и сохранения достигнутых результатов. Тем не менее даже при столь вдумчивом и серьезном подходе в виде комплексной поддержи пациентов на всех этапах исследования (информационная поддержка, консультации специалистов, включая диетологов, создание индивидуальных планов питания и т. п.) почти у половины пациентов группы вмешательства были отмечены эпизоды повторного набора веса, причем зачастую неоднократные, что является серьезной проблемой и свидетельствует о значительных сложностях, которые могут возникнуть при попытке внедрить подобный подход к снижению МТ у пациентов с СД 2-го типа с избыточной массой тела/ожирением в широкую клиническую практику.
В то же время достичь аналогичных результатов по снижению МТ возможно, не прибегая к СГКД. В настоящее время большинство рекомендаций сходится во мнении, что предпочтителен комплексный подход с использованием умеренно гипокалорийной диеты, без жестких ограничений, которые трудно реализовать на долгосрочной основе, с постепенным формированием правильного пищевого поведения и питания пациента, отвечающего актуальным терапевтическим целям.
Достижение снижения МТ наиболее эффективно при одновременном применении физических нагрузок и обучающих программ, кроме того, при наличии показаний и отсутствии противопоказаний пациентам с СД 2-го типа с избыточной массой тела/ожирением целесообразно назначать медикаментозную терапию. В РФ доступны и наиболее широко применяются препараты, содержащие в качестве действующего вещества сибутрамин или орлистат.
В частности, прием сибутрамина, за счет снижения аппетита может способствовать лучшему контролю пациентом объема потребляемой пищи, вследствие чего его суточный рацион может быть снижен на 20%, кроме того, более быстрое наступление чувства насыщения у пациентов при приеме сибутрамина позволяет со временем выработать и закрепить правильное пищевое поведение, которое впоследствии будет способствовать поддержанию достигнутого у них уровня МТ.
Регулярный прием орлистата за счет его влияния на желудочную и панкреатическую липазу позволяет снизить объем поступающих с пищей жиров на 30%, что также в сочетании с соблюдением рекомендаций врача позволяет обеспечить достижение стабильного снижения МТ у пациентов с СД 2-го типа с избыточной массой тела/ожирением.
Заключение
В настоящее время можно с уверенностью утверждать, что эндокринология и диабетология входят в новую эпоху. Если не так давно диагноз СД 2-го типа считался пожизненным, то сейчас ремиссия заболевания все чаще рассматривается как вероятный исход лечения больных СД 2-го типа. Увы, панацея, излечивающая это заболевание, не создана и возможность достижения ремиссии СД связывают не столько с успехами фармакологического управления углеводным обменом, сколько с оптимальной коррекцией избыточной массы тела.
Понимание того, что длительная ремиссия СД 2-го типа возможна, открывает перспективы к детальному изучению ее механизмов, что может привести к появлению новых подходов и методов лечения СД 2-го типа у пациентов с избыточной массой тела/ожирением.